Tratamiento del dolor
La mujer de parto pone en marcha medidas de afrontamiento y paliativas de dolor en el momento que comienza el proceso que, en muchas circunstancias, resultan para la mujer suficientes.
Estas medidas se basan en:
- Una apropiada preparación psico-física de la madre en la etapa prenatal.
- La motivación de la madre para el parto natural, el apoyo psico-afectivo durante el trabajo de parto por la pareja u otro familiar.
- El soporte psico-afectivo por parte del equipo multidisciplinar de salud.
- Libertad de posición y movimiento.
Cuando las medidas no farmacológicas son insuficientes, se pueden utilizar medicamentos que ayuden a aliviar molestias/dolor y hagan que la mujer tenga una experiencia más satisfactoria.
A. Sedación ligera. Meperidina/petidina.
Es un opioide y sus acciones principales son la analgesia y la sedación que las ejerce a nivel del Sistema Nervioso Central (SNC).
Se absorbe por todas las vías de administración.
Se metaboliza principalmente en el hígado a normeperidina, metabolito activo que ha mostrado una importante neurotoxicidad.
El inicio de su acción se produce en 10 a 15 min cuando se administra por vía IM, en 1 minuto por vía IV, en 15 minutos por VO y en 10 a 15 minutos por vía SC.
Su vida media es de 2 a 4 horas.
La meperidina y normeperidina cruzan la placenta y se distribuyen en la leche materna.
Una forma habitual de administración en la sala de partos consistiría en 100 mg disueltos en 100 ml de solución salina, en infusión intravenosa lenta (asociado a derivados de la butirofenona -Haloperidol®-, para procurar efecto antiemético).
Por regla general, no debe usarse a partir de los 5 cm. de dilatación. Esto se debe a la vida media del fármaco. Se pretende que en el momento del expulsivo el fármaco ya haya quedado eliminado y no tenga consecuencias para el recién nacido.
Está especialmente indicado en situaciones prodrómicas muy insidiosas y dolorosas y en etapas de dilatación tempranas.
La dosis administrada debe ser la mínima necesaria para aliviar el dolor de la mujer.
Deben preferirse aquellas drogas que tengan antídotos contra sus efectos y estar seguros de contar con ellos.
Los efectos adversos de la meperidina son:
a. Depresión del SNC de madre e hijo (incluyendo el centro respiratorio). Secundariamente, hipoventilación materna con hipoxemia e hipercapnia.
b. Hipotonía, hiporreflexia y apnea neonatal.
c. Disminución de los mecanismos fetales de defensa contra la hipoxia.
d. Interferencia con la participación activa de la madre en el parto.
e. Interferencia con la relación precoz madre-hijo y la lactancia.
B. Analgesia Loco-regional (epidural).
Ampliamente utilizada en obstetricia con un amplio rango de seguridad y pocos efectos secundarios.
La técnica la realiza un anestesista.
La analgesia epidural puede ser aplicada y administrada desde el inicio de la fase activa de parto, hasta el final del mismo. La mujer deberá tener una monitorización de sus constantes vitales y monitorización continua de la FCF y de la dinámica uterina mediante RCTG.
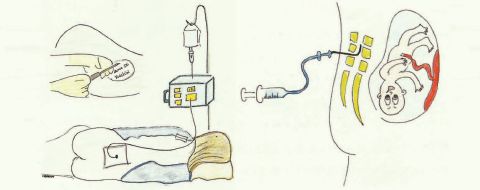
Los principales efectos adversos son:
a. Hipotensión materna con reducción de perfusión placentaria e hipoxia fetal.
b. Interferencia con la movilidad materna durante el trabajo de parto.
c. Alarga el período expulsivo.
d. Aumento de intervenciones obstétricas. Queda evidenciado que la analgesia epidural y su efecto sobre las estructuras blandas del canal del parto, deriva en una hiperlaxitud de los ligamentos y hace que el canal del parto sea más flexible contribuyendo a deflexiones de la presentación.
Es por esto que aumenta la tocurgia. No aumenta la tasa de cesáreas el empleo de la analgesia epidural.
C. Analgesia Inhalatoria (Entonox®, Kalinox®).
Consiste en una mezcla de un gas inhalable que contiene 50% Oxígeno y 50% Óxido Nitroso.
El óxido nitroso actúa limitando la sinapsis y transmisión neuronal en el SNC, de tal manera que al inhalarlo neutraliza las transmisiones nerviosas cerebrales, entre ellas las del dolor.
El N20 tiene un efecto analgésico suave. En algunos países, como Inglaterra, su uso está ampliamente aceptado; en España comienza a ser frecuente.
Se elimina inmediatamente, sin dejar rastro a los 2 minutos, y no parece afectar al bebé pues no hay tiempo para atravesar la barrera placentaria. Solo afecta ligeramente a nivel cerebral en la madre.
Debe ser usado solamente por mujeres bajo cuidados de matronas que han recibido la adecuada formación en su administración y el equipo debe reunir los requisitos de seguridad necesarios.
Asegurarse de que la mujer no padece patologías del sistemarespiratorio y cardiovascular (asma).
Es una analgesia accesible y rápida, además de controlable por la mujer.
Las madres manifiestan una elevada satisfacción con este método, obteniendo como resultado un parto natural y normal en la mayoría de los casos.
a. Ventajas.
- Uso fácil.
- Rápido comienzo del efecto analgésico.
- La contracción uterina no resulta afectada.
- No perjudica al bebé.
- No hay riesgo de sobredosis, eliminación rápida.
- Permite la liberación de endorfinas fisiológica.
- Usando este gas, la mujer puede empujar en cualquier posición durante el expulsivo, tumbada, en decúbito lateral, a cuatro patas, de pie, en cuclillas, incluso en la bañera de partos.
- Bajo coste.
- Administración a demanda controlada por la mujer.
b. Desventajas.
- La inhalación continua requiere esfuerzo y cooperación.
- Corta duración de los efectos analgésicos.
- Depresión de la médula ósea cuando su uso es continuo y prolongado (>48-72 horas).
- La inhalación prolongada producirá sequedad de secreciones y falta de confort. En ocasiones náuseas.
- La naturaleza voluminosa del equipo requerido para la inhalación del gas puede limitar la movilidad del paciente.




