Diabetes gestacional
A. Definición
Disminución de la tolerancia a los Hidratos de Carbono (HC) que se diagnostica por primera vez durante la gestación, independientemente de la necesidad de tratamiento insulínico, grado de trastorno metabólico o su persistencia una vez finalizado el embarazo.
Este diagnostico obliga a una reclasificación de la alteración metabólica en el post-parto.
B. Patogenia
En la embarazada normal, en el 2º trimestre se va desarrollando:
a. Aumento de la resistencia periférica a la insulina, a nivel de postreceptor, mediada por los altos niveles plasmáticos de hormonas diabetógenas (prolactina, lactógeno placentario, progesterona y cortisol). Este aumento se da en la segunda mitad del embarazo, alcanzando su punto álgido en la semana 32.
b. Aumento de las demandas energéticas y de insulina necesarias para producir el aumento corporal.
c. Secundariamente a la insulino-resistencia aparece una disminución de la tolerancia a la glucosa. Como respuesta a la insulino-resistencia hay un aumento en la secreción de insulina, pero hay gestantes que no consiguen una respuesta compensatoria adecuada y por tanto desarrollan una DG, que se caracteriza tanto por una hiperglucemia postpandrial como por una hipoglucemia de ayuno.
C. Implicaciones
La incidencia observada en nuestra población es muy elevada (6-10 %).
Aunque de más fácil control que la DM pregestacional, la DG presenta también riesgos incrementados en relación con el trastorno metabólico. No existirán, en general, complicaciones maternas agudas puesto que existe una buena reserva insular pancreática, así como tampoco embriopatía diabética, por presentarse la hiperglucemia con posterioridad al periodo de la organogénesis. Sin embargo, puede aparecer una fetopatía diabética con hiperinsulinismo fetal, macrosomía, hipoxia y acidosis fetal y metabolopatía neonatal de igual manera que en la DM pregestacional.
D. Diagnóstico
Cribaje
Se realiza mediante el Test de O’Sullivan: determinación de la glucemia en plasma venoso hora después de la administración por vía oral de 50 g de glucosa. No se requiere ayuno previo.

Se considerará como resultado patológico una glucemia ≥140 mg / dl (7,8mmol/l). Este screening se realizará:
a. 1 trimestre: en gestantes de alto riesgo:
- Edad > 35 años.
- Obesidad (IMC > 30).
- Antecedentes personales de DG u otras alteraciones del metabolismo de la glucosa.
- Resultados obstétricos previos que hagan sospechar una DG no diagnosticada.
- Historia de DM en familiares de primer grado.
b. 2º trimestre: Cribaje universal. Entre la semana 24 y 28.
- A todas las gestantes no diagnosticadas previamente 3 trimestre:
- A las gestantes que no han sido estudiadas en el 2º trimestre y a aquellas en las que el estudio fue negativo pero que, posteriormente, desarrollan complicaciones que característicamente se asocian a la DG (macrosomía, polihidramnios…); en estos casos se obviará la prueba de despistaje, y se realizará directamente una sobrecarga oral de glucosa (SOG), asimismo;
- En los casos test de O’Sullivan patológico con SOG normal en el primer trimestre, a las 24-28 semanas se realizara directamente la SOG.
Cuando el test de O’Sullivan resulte positivo, se procederá a la confirmación diagnóstica mediante la práctica de una SOG.
Diagnóstico
a. Sobrecarga oral de glucosa (SOG):
Determinación en plasma venoso de la glucemia en ayunas (8-14 horas) y tras de la administración de 100 g de glucosa, a los 60, 120 y 180 minutos, la mujer debe estar sentada y sin fumar.
Precisa dieta preparatoria 3 días previos que no sea restrictiva en HC o por lo menos con un aporte diario de HC > a 150 g.
Se considerará diagnóstico de DG el hallazgo de 2 o más puntos > a los siguientes valores:
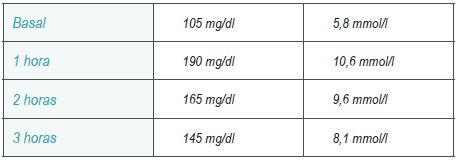
En caso de un único valor alterado (Intolerancia a la Glucosa) se repetirá la SOG transcurridas 4 semanas.
b. Dos glucemias basales >126 mg / dl, en días diferentes, o al azar > 200 mg / dl, ratifican el diagnóstico de DG y excluyen la necesidad de realizar una SOG.
E. Control metabólico durante el embarazo
Una vez efectuado el diagnostico de DG, la paciente debe iniciar tratamiento lo antes posible, por lo que debe ser remitida a la Unidad de Diabetes y Embarazo para ser atendida por la comadrona de la Unidad y cuyos propósitos son:
a. Explicar de manera comprensible en que consiste la DG y la repercusión que puede tener sobre su salud y la del feto.
b. Facilitar la dieta óptima para cada gestante, calculada según el IMC, y explicar con ayuda de material pedagógico cómo incorporar esta dieta a sus necesidades familiares y horario laboral.
c. Facilitar y enseñar el uso del reflectómetro para el autocontrol de la glucemia capilar. Habitualmente se realizarán 4 controles diarios:
- En ayunas y una hora después de desayuno, comida y cena.
- Es aconsejable un día a la semana realizar un perfil completo (6 determinaciones).
El principal objetivo del control metabólico consiste en mantener la euglucemia para evitar complicaciones obstétricas y perinatales sin provocar perjuicios para la salud materna. Los valores óptimos de las glucemias capilares deben ser inferiores a:
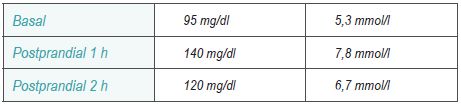
Para lograrlo deberemos seguir las siguientes pautas:
a. Dieta.
Las recomendaciones dietéticas son similares a las establecidas para la DPG. La dieta será:
- Normocalórica.
- No restrictiva.
- Adaptada a las necesidades nutricionales y al estilo de vida de cada mujer.
- Con una proporción de 15-20 % prot., 30 % de grasas (monoinsaturadas), 50-55% de carbohidratos de absorción lenta.
- 6 tomas diarias para evitar hipoglucemias en ayunas e hiperglucemias postpandriales.
b. Ejercicio físico:
c. Tratamiento adicional, siempre que:
• No se hayan conseguido los objetivos del control metabólico a pesar de haber hecho la dieta y el ejercicio.
• Aparezcan complicaciones sugestivas de DG: macrosomía e hidramnios.
Aunque hay estudios que describen resultados satisfactorios en gestantes con DG tratadas con glibenclamida, la insulina es el fármaco de elección.
Se iniciará tratamiento con insulina cuando existan 2 o más glicemias capilares alteradas a la semana.
La dosis de insulina inicial será: 0.2 u / kg / día.
Tipo de insulina: inicialmente se utilizaran insulinas humanas (Regular y/o NPH). Pudiéndose utilizar los análogos de acción rápida: Lispro y Aspart, y en caso necesario también es posible utilizar análogos de acción lenta: Glargina.
Se administrarán insulinas rápidas cuando:
- Se objetiven hiperglicemias postpandriales y insulina lenta (NPH o Glargina).
- Se observen hiperglicemias en ayunas o prepandriales.
F. Control obstétrico
El diagnóstico, control y tratamiento de la DG se realizará conjuntamente entre Atención Primaria y Atención Especializada.
El seguimiento y control obstétrico será similar al efectuado en la gestante sin DG, a excepción de aquellos casos con mal control metabólico y/o tratamiento insulínico en los que se iniciará control cardiotocográfico fetal a las 36-37 semanas con periodicidad semanal. A las ecografías habituales se recomienda añadir un estudio ecográfico entre la semana 28 y la 30 para detectar precozmente la presencia de macrosomía.
G. Finalización de la gestación
a. Si existe un buen control metabólico, la finalización y asistencia al parto de estas pacientes no debe diferir de las gestantes sin DG.
b. Deben mantenerse los mismos objetivos metabólicos intraparto que en la DPG, por lo que deberá monitorizarse la glucemia capilar (glucemia capilar entre 70-95 mg / dl (3,9-6,1 mmol/l) sin cetonuria).
Es preciso suministrar un aporte suficiente de glucosa por vía parenteral para evitar la cetosis de ayuno: Con glicemias normales (<95 mg / dl) SG5%). Con glicemias altas SG10%, 500 ml / 6 h, junto con la administración de insulina rápida endovenosa a la dosis siguiente: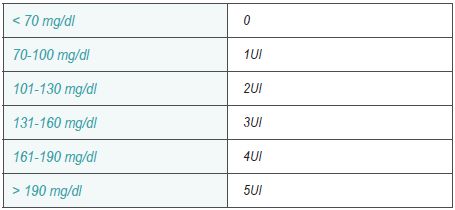
c. Tras el parto se suspenderá el tratamiento y se realizarán controles glucémicos iniciales para confirmar la situación metabólica en el postparto inmediato.
d. Los cuidados del recién nacido difieren de los establecidos en la gestante sin DG, en la necesidad de prevenir, detectar y tratar la hipoglucemia neonatal.
H. Seguimiento postparto
Se realizarán los controles puerperales habituales.
Se procederá a la reclasificación metabólica de la DG. Para ello, a partir de las 6-8 semanas postparto y/o una vez finalizada la lactancia, se practicará una SOG (75 g), según la metodología empleada en la población no gestante. Los resultados se valorarán según los criterios de la ADA:
a. Glucemia basal alterada-GBA.
Glucemia basal >100 mg/dl (5,6 mmol / l) y <126 mg / dl (7 mmol / l).b. Tolerancia alterada a la glucosa - TAG.
Glucemia a las 2 horas de administrar 75 g de glucosa >140 mg / dl (7,8mmol / l) y <200 mg / dl (11,1 mmol / l).c. Diabetes mellitus-DM.
Glucemia basal > 126 mg / dl (7 mmol / l). Se confirmará en una segunda ocasión en un día diferente.
Glucemia a las 2 horas de administrar 75 g de glucosa >200 mg / dl (11,1 mmol / l). Ha de confirmarse.
Sintomatología clínica de diabetes y glucemia al azar > 200 mg / dl (11,1 mmol / l).
Debe informarse a estas pacientes del riesgo de diabetes en futuras gestaciones, para tratar de realizar un diagnóstico precoz. Asimismo, hay que informar del riesgo de diabetes en un plazo más o menos largo, para controlar los factores de riesgo (principalmente el peso) en la medida de lo posible.




